Sarcoma là bệnh ung thư phát triển từ lớp trung mô của cơ thể chúng ta. Trong sự phát triển của con người bình thường, trong số các loại cấu trúc khác, lớp trung mô phát triển để hình thành mô liên kết, tế bào mỡ, cơ, mạch máu và xương. Như vậy, sarcoma có thể phát sinh từ nhiều bộ phận khác nhau của cơ thể, bao gồm da, mô liên kết, xương, mạch máu và thậm chí cả các nội tạng sâu bên trong.
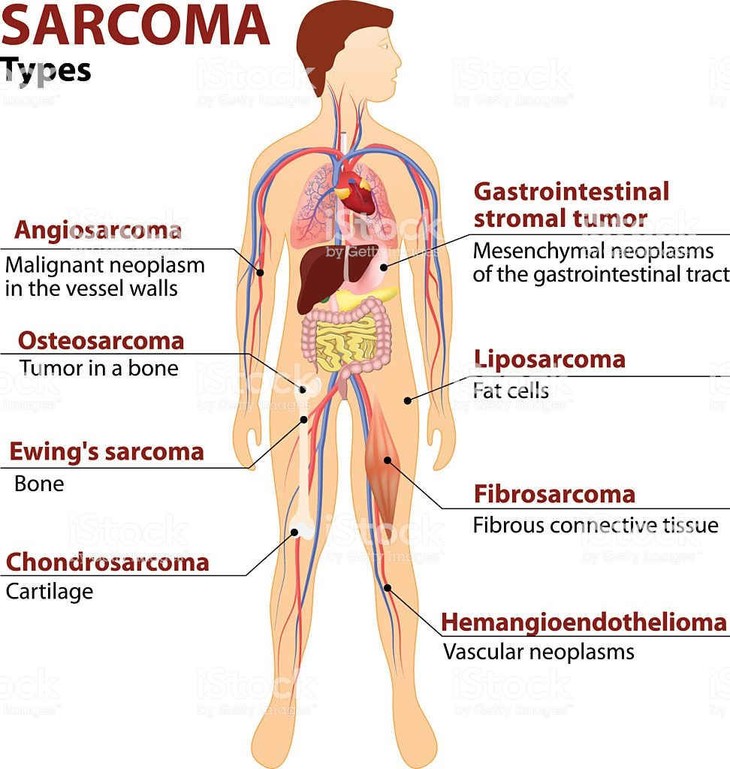
Mặc dù ít phổ biến hơn các loại ung thư khác nhưng sarcoma thường có độ ác tính cao. Sarcoma thực sự là một căn bệnh phức tạp với hơn 70 phân loại khác nhau được báo cáo. Nhìn chung, chúng có thể được chia thành các khối u mô xương và mô mềm.
Cụ thể hơn, có bốn nhóm sarcoma chính đòi hỏi các phương pháp điều trị khác nhau:
1. Sarcoma mô mềm (STS)
Bản thân sarcoma mô mềm là một nhóm sarcoma phức tạp, với hơn 50 phân nhóm khác nhau. Các phân nhóm phổ biến hơn bao gồm liposarcoma sarcoma mỡ (ung thư mỡ), leiomyosarcoma (ung thư cơ), sarcoma đa hình không biệt hóa (sarcoma không biệt hóa) và angiosarcoma sarcom mạch (ung thư mạch máu).
Một bệnh ung thư có mặt bất cứ nơi nào, STS có thể phát triển từ bất cứ nơi nào trong cơ thể: Từ vùng đầu và cổ, đến chân tay, thân và hông chậu. Nó có thể ảnh hưởng đến các nội tạng sâu bên trong cơ thể, cũng như bề ngoài, trên da. Sarcoma phát triển từ tim, mạch máu và da đầu cũng thường thấy.
Là một căn bệnh, bản thân STS, không phổ biến: Nó chỉ được thấy ở năm trong số 100.000 người, dù nó ảnh hưởng đến những người trẻ tuổi một cách không đồng đều. Người ta ước tính rằng khoảng 10 đến 15 phần trăm các trường hợp có thể là di truyền.
Sarcoma đặc biệt xuất hiện như dạng khối và có thể phát triển lớn đến 20cm hoặc hơn. Tùy thuộc vào vị trí khu trú, có thể gây ra các triệu chứng khác nhau, chẳng hạn như ho (nếu nó ở trong ngực), sưng chân tay hoặc vùng bụng. Có thể có hoặc có thể không bị đau liên quan đến khối u.
STS được điều trị tốt nhất với sự kết hợp của phẫu thuật, xạ trị và hóa trị. Sau khi phẫu thuật được thực hiện để loại bỏ u sarcoma, xạ trị có thể được thực hiện trong trường hợp khối u có độ ác tính cao hoặc kích thước lớn. Hóa trị có thể được sử dụng để thu nhỏ khối u trước khi phẫu thuật, hoặc để kéo dài sự sống và làm giảm các triệu chứng khi khối u đã di căn.
Hóa trị liệu truyền thống và phương pháp uống thuốc điều trị đích được dùng để nhắm vào khối u, mặc dù các thử nghiệm liên tục đã cho thấy hứa hẹn trong các loại thuốc trị liệu miễn dịch đối với một số thể STS.
Tiên lượng cho những người bị STS có triển vọng, với khả năng tốt chữa khỏi bệnh hoặc thuyên giảm sau khi điều trị, ngay cả trong trường hợp ung thư đã lan rộng. Do đó, các đánh giá và kiểm tra thường xuyên rất quan trọng.

2. Sarcoma Xương
Sarcoma xương là bệnh ung thư bắt nguồn chủ yếu từ xương. Các dạng phổ biến nhất là osteosarcoma (xương), tiếp theo là chondrosarcoma (sụn) và chordoma (notochord – nguyên sống). Sarcoma xương có xu hướng ảnh hưởng đến trẻ em và thanh niên, trong khi sarcoma sụn và u nguyên sống ảnh hưởng đến người lớn trên phạm vi độ tuổi rộng.
Các triệu chứng bao gồm đau xương, sưng xương và gãy xương sau chấn thương tối thiểu. Sarcoma xương có thể được phát hiện thông qua chụp X quang, cộng hưởng từ MRI, chụp PET, chụp CT cắt lớp và xạ hình xương.
Trong trường hợp sarcoma xương, bệnh nhân thường được điều trị với 10 đến 12 tuần hóa trị, tiếp theo là phẫu thuật.
Bất cứ khi nào có thể, bác sĩ sẽ cố gắng tránh việc đoạn chi để giữ các chi đã bị ảnh hưởng. Sau đó bệnh nhân được tiếp tục điều trị thêm hóa trị liệu để loại bỏ tất cả các dấu vết của khối u. Việc sử dụng hóa trị liệu là rất quan trọng và đã được chứng minh là tăng gấp ba lần tỷ lệ sống – từ 20% với chỉ phẫu thuật đơn thuần đến 70% với phẫu thuật và hóa trị.
Sau khi kết thúc điều trị, theo dõi chặt chẽ với giám sát bệnh là rất quan trọng. Nếu bệnh tái phát, phổi là cơ quan có khả năng dễ bị ảnh hưởng nhất. Do đó, các hình thức chụp chiếu nên luôn bao gồm phổi.
Không giống như các loại ung thư khác khi giai đoạn 4 hiếm khi chữa khỏi, việc phẫu thuật, ngay cả với sarcoma xương đã di căn, khả năng có thể chữa khỏi là 30% trong số bệnh nhân. Những bệnh nhân này được lựa chọn kỹ và thường có một hoặc vài tổn thương phổi. Do đó phát hiện những tổn thương sớm khi chúng vẫn còn nhỏ và phù hợp phẫu thuật là rất quan trọng.
3. U mô đệm đường tiêu hóa (GIST)
U mô đệm đường tiêu hóa, còn gọi là GIST, phát sinh ở đường tiêu hóa. Dạng sarcoma này xuất hiện là do kết quả của một đột biến gen, đặc biệt trong gen KIT hoặc PDGFRA. Các đột biến gây ra sự tăng trưởng tế bào không kiểm soát được, từ đó dẫn đến sự hình thành khối u.
U mô đệm đường tiêu hóa hiếm gặp, với tỷ lệ 15 người trên một triệu người.
Dạng sarcoma này có thể được điều trị rất hiệu quả với các liệu pháp đích dưới dạng thuốc uống ức chế tyrosine kinase (thuốc viên uống), giúp ngăn ngừa sự phát triển tế bào ung thư.
Một trong những liệu pháp đầu tiên như vậy là imatinib, được chứng minh là làm thu nhỏ các khối u ở khoảng 2/3 số bệnh nhân GIST. Trước khi loại thuốc này xuất hiện, không có liệu pháp hữu hiệu nào, và tỉ lệ sống sót của những người bị GIST giai đoạn 4 chỉ khoảng 18 tháng.
Với sự ra đời của imatinib, tỷ lệ sống trung bình đã tăng lên rất nhiều đến hơn năm năm, ngay cả ở những bệnh nhân bị bệnh giai đoạn 4. Imatinib được dung nạp tốt với khá nhiều bệnh nhân và ít tác dụng phụ. Nó cũng thuận tiện do được dùng bằng đường uống.
Imatinib cũng đã được sử dụng để ngăn ngừa tái phát GIST sau phẫu thuật (điều trị bổ trợ). Các nghiên cứu đã chỉ ra rằng imatinib được chỉ định sau khi phẫu thuật làm giảm nguy cơ tái phát và cải thiện sự sống còn ở những bệnh nhân có bệnh ở nguy cơ cao.
Ngoài ra, vì imatinib rất hiệu quả trong việc thu nhỏ khối u GIST, đôi khi nó được dùng trước khi phẫu thuật nhằm co nhỏ các khối u lớn để giảm độ xâm lấn và bệnh trạng của phẫu thuật. Một ví dụ về GISTs lớn phát sinh ở trực tràng mà việc phẫu thuật sẽ dẫn tới tình trạng có thể bệnh nhân cần phải đeo túi hậu môn giả suốt đời là sự cần thiết để loại bỏ được khối u.
Trong những trường hợp như vậy, imatinib có thể được sử dụng để giảm kích thước khối u, cho phép việc phẫu thuật ở phạm vi hạn chế hơn và do đó tránh cho bệnh nhân phải dùng túi hậu môn giả vĩnh viễn.
Do những tiến bộ khoa học nhanh chóng trong lĩnh vực GIST, đối với những người thất bại trong điều trị imatinib lần đầu, hiện nay có hai phương pháp điều trị bổ sung được phê duyệt để sử dụng, dưới dạng sunitinib và regorafenib. Nhiều thử nghiệm lâm sàng hơn cũng đang được tiến hành.
4. Sarcoma Ewing (EWS) & Sarcoma cơ vân Rhabdomyosarcoma (RMS)
Cả Sarcoma Ewing (EWS) và Sarcoma cơ vân Rhabdomyosarcoma (RMS) đều là những sarcoma có độ ác tính rất cao. Nhưng may thay, chúng cũng rất nhạy với các loại thuốc hóa trị liệu. Chúng có thể phát triển trong mô mềm và xương và phát sinh từ nhiều bộ phận khác nhau của cơ thể, chẳng hạn như đầu và cổ, cột sống hoặc xương dài, ở cuối chi và ngực. Những sarcoma này có xu hướng ảnh hưởng đến trẻ em và thanh niên.
Dưới kính hiển vi, cả EWS và RMS có thể trông giống nhau, và đôi khi bị nhầm lẫn với các loại ung thư khác, vì vậy chẩn đoán chính xác là rất quan trọng. Xét nghiệm phân tử có thể cần thiết để xác định chẩn đoán và cũng giúp tiên lượng.
Cả EWS và RWS đặc biệt nhạy cảm với hóa trị và thường được điều trị bằng sự kết hợp của các hóa chất trong thời gian kéo dài từ 9 đến 12 tháng. Phẫu thuật và/hoặc xạ trị cũng được chỉ định như là một phần của quy trình điều trị để kiểm soát khối u khu trú.
Tỷ lệ chữa khỏi cao đối với EWS – tỷ lệ sống lâu dài ở bệnh nhân EWS khu trú là 75%, và thậm chí ở những bệnh nhân mà ung thư đã lan rộng, tỷ lệ sống sót lâu dài cao khoảng 25%. Đối với RMS, tỷ lệ sống sót phụ thuộc vào loại phụ của bệnh và tuổi bệnh nhân.
Để được tư vấn và khám, điều trị ung thư Sarcoma bởi BS Richard Quek, bệnh nhân có thể liên lạc qua Văn phòng đại diện Tập đoàn Y tế Parkway, Tầng 5 số 110 Bà Triệu, Hà Nội. Điện thoại: 024- 3747 27 29. Hotline: 0988 155 855. Email: info@parkway.com.vn
Chí Khanh (Tin tài trợ)