Nhiều “án tử” cùng xuất hiện
Mắc hội chứng HELLP khi đang mang thai ở tuần 37, tính mạng của cả hai mẹ con sản phụ V.H.N (31 tuổi, Hoàng Mai, Hà Nội) rơi vào tình trạng “ngàn cân treo sợi tóc”. Trở về từ cửa tử, chị V.H.N nhớ lại: ngày 20/11 chị đi khám thai định kỳ tại bệnh viện Phụ sản Hà Nội và làm bộ xét nghiệm chuẩn bị sinh thì phát hiện có tình trạng rối loạn đông máu, suy gan và suy thận, đe dọa tính mạng của cả hai mẹ con. Ngay lập tức, chị được chuyển đến Khoa Sản - bệnh viện Bạch Mai, nơi có nhiều chuyên khoa phối hợp để có cơ hội cao nhất cứu sống hai mẹ con.
Vào khoảng 21h ngày 22/11, bệnh nhân đang truyền huyết tương tươi đông lạnh thì xuất hiện rét run, khó thở, co thắt thanh quản, biểu hiện của sốc phản vệ. Ngay lập tức bệnh nhân đã được xử trí theo phác đồ sốc phản vệ và chuyển sang khoa hồi sức tích cực để điều trị và theo dõi sát tình trạng sản phụ và thai nhi.
GS.TS Ngô Quý Châu, Phó giám đốc bệnh viện chủ trì hội chẩn toàn viện cho biết, tình trạng của hai mẹ con rất xấu: hội chứng hellp trên thai 37 tuần/Sốc phản vệ nặng với chế phẩm máu - Suy đa tạng (Rối loạn đông máu nặng, suy gan, suy thận, suy tuần hoàn). Mỗi 1 bệnh này cũng đã có thể lấy tính mạng của hai mẹ con.
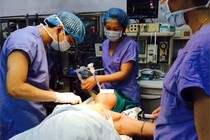
Bệnh nhân được chỉ định mổ cấp cứu lấy thai, tiếp tục truyền các chế phẩm máu trong và sau mổ. Vào hồi 14h ngày 23/11 bệnh nhân được bác sĩ sản khoa mổ lấy thai với sự tham gia phối hợp của nhiều chuyên khoa liên quan: khoa Hồi sức tích cực, khoa Sản, khoa Nhi, khoa Gây mê hồi sức, Trung tâm Dị ứng miễn dịch lâm sàng, Trung tâm Huyết học truyền máu....để xử lý các tình huống xảy ra đối với sản phụ và thai nhi. Sau 30 phút, kíp mổ đã lấy ra bé gái nặng 3 kg.
BS Nguyễn Hữu Hiếu, Khoa Nhi, BV Bạch Mai - Người trực tiếp hồi sức cấp cứu cho cháu bé ngay sau khi ra khỏi bụng mẹ cho biết, tình trạng của cháu rất nặng, gần như không thở, tim đập rời rạc, toàn thân tím tái, chúng tôi đã tiến hành hồi sức tim phổi sơ sinh cấp cứu ngay tại phòng mổ, sau 3 phút toàn trạng của cháu đã tốt hơn, nhịp tim trên 100 lần/phút. Ngay lập tức bệnh nhi được chuyển về phòng sơ sinh khoa Nhi để tiếp tục hồi sức trong lồng ấp, theo dõi 24/24. Sau 3 ngày chăm sóc tích cực, bệnh nhi đã ổn định và được ra khỏi lồng ấp, trẻ tự bú được 30-50ml sữa/bữa và đang tăng cân. Sau sinh, sản phụ tỉnh táo, tình trạng suy gan, suy thận dần ổn định, không khó thở, đi lại nhẹ nhàng. Ngày 10/12, chị V.H.N đã được ra viện và hôm nay (19/12), chị và chồng đã vui mừng đến khám lại và đón con gái xuất viện về nhà.
Kỹ thuật tiến tiến Hellp vẫn gây tử vong > 25%
Đánh giá về ca bệnh này, PGS. TS Đào Xuân Cơ - Trưởng Khoa Hồi sức tích cực, BV Bạch Mai nhấn mạnh: Trong những trường hợp như thế này, việc tiên lượng, đánh giá đúng tình trạng bệnh nhân, khẩn trương đưa ra phương án xứ trí kịp thời, hợp lý, chính xác là điều kiện tiên quyết để cứu cả mẹ và con. Ca mổ lấy thai thành công, cả mẹ và thai nhi đều được cứu sống trong tình huống hết sức khó khăn này là kết quả của sự phối kết hợp hiệu quả, đầy trách nhiệm của các bác sĩ của nhiều chuyên khoa.
Theo các chuyên gia hội chứng hellp là một hội chứng đặc trưng bởi các triệu chứng tán huyết, tăng men gan và giảm tiểu cầu. Hội chứng hellp xảy ra với tần suất khoảng 0.5 - 0.9% ở phụ nữ có thai, là một hội chứng ít gặp với những triệu chứng không đặc hiệu và đôi bị che lấp trong bệnh cảnh tiền sản giật, sản giật nên việc chẩn đoán gặp nhiều khó khăn và có thể bị bỏ qua. Mặc dù đã được nghiên cứu kỹ trên mọi phương diện cùng với sự tiến bộ của y học nhưng cho đến nay, tỷ lệ tử vong của hội chứng này vẫn còn cao tới 25%.
Vì thế, các bác sĩ khuyến cáo phụ nữ có thai nên có ý thức theo dõi thai định kỳ theo hướng dẫn của các chuyên gia sản khoa, bởi các bệnh lý và biến chứng sản khoa là điều có thể xảy ra bất kỳ thời điểm nào của thai kỳ và khi sinh nở. Nếu có bất kỳ dấu hiệu bất thường nào nên đến ngay bệnh viện để được thăm khám, theo dõi và điều trị kịp thời.
Hiện nguyên nhân chính xác của hội chứng Hellp chưa được biết rõ, tuy nhiên sự kích hoạt toàn bộ quá trình đông máu được xem là yếu tố chủ yếu. Hội chứng hellp dẫn đến một biến thể của đông máu nội mạch lan tỏa, hậu quả là tình trạng xuất huyết nghịch thường sẽ xảy ra và chính điều đó có thể khiến việc phẫu thuật cấp cứu trở thành một thách đố nghiêm trọng.