Căn bệnh nguy hiểm
Từ lâu, ung thư phổi được xem là loại ung thư hàng đầu gây nguy hiểm đến tính mạng và sức khỏe con người. Theo số liệu từ Tổ chức Ung thư Toàn cầu (GLOBOCAN) năm 2020, ung thư phổi đứng thứ 2 tại Việt Nam cả về số lượng ca mắc mới (26.262) và trường hợp tử vong (23.797). Hầu hết các trường hợp chẩn đoán ung thư phổi đều ở giai đoạn tiến xa, dẫn đến hiệu quả điều trị thấp và khả năng phục hồi kém.
Các chuyên gia đều thừa nhận, các triệu chứng ban đầu của ung thư phổi không rõ ràng. Nguyên nhân bởi bản thân mô phổi không có dây thần kinh cảm giác đau, khi khối u còn rất nhỏ thường không có cảm giác.
Khi khối u ngày càng lớn, chèn ép các cơ quan hoặc xâm lấn thành ngực, xuất hiện các triệu chứng như đau, ho thì thời điểm điều trị triệt để tốt nhất thường bị bỏ qua. Vì vậy, sàng lọc sớm, chẩn đoán sớm và điều trị sớm là chìa khóa mang lại tiên lượng tốt cho bệnh nhân ung thư phổi.
Trong suy nghĩ của nhiều người, việc được chẩn đoán mắc bệnh ung thư phổi tương đương với bản án tử hình. Điều này không thực sự đúng.
Hiện nay, với sự tiến bộ không ngừng của khoa học y tế và sự cập nhật liên tục của các phương pháp điều trị lâm sàng, thời gian sống sót và chất lượng cuộc sống của bệnh nhân ung thư phổi đã được cải thiện rất nhiều.
Sau khi điều trị tiêu chuẩn, tỷ lệ sống sót sau 5 năm của bệnh nhân ung thư phổi giai đoạn đầu được phát hiện thông qua sàng lọc và khám sức khỏe định kỳ có thể lên tới gần 90%; trong khi tỷ lệ sống sót của bệnh nhân ung thư phổi giai đoạn muộn cũng được cải thiện đáng kể nhờ việc phát hiện và khám sức khỏe định kỳ; ứng dụng lâm sàng của thuốc nhắm mục tiêu và thuốc miễn dịch.
Vậy làm thế nào để phát hiện những dấu hiệu ung thư phổi càng sớm càng tốt? Nhóm người nào cần được quan tâm đặc biệt? Các lựa chọn điều trị cho những bệnh nhân ung thư phổi là gì?
 |
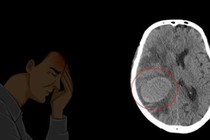
Mắc bệnh ung thư phổi tương đương bản án tử hình? - Ảnh BSCC |
Những dấu hiệu, triệu chứng cảnh báo bệnh ung thư phổi
Ung thư phổi có thể gây ra một số triệu chứng cho thấy có vấn đề ở phổi. Các triệu chứng phổ biến nhất bao gồm:
– Ho không khỏi.
– Đau ngực.
– Thở hụt hơi.
– Ho ra máu.
– Mệt mỏi.
– Giảm cân không rõ nguyên nhân.
– Nhiễm trùng phổi tái phát liên tục.
Các triệu chứng ban đầu có thể nhẹ hoặc bị bỏ qua như các vấn đề hô hấp thông thường, dẫn đến chẩn đoán muộn.
Nhóm người có nguy cơ cao mắc ung thư phổi
Trung tâm Dự phòng và Kiểm soát bệnh tật Hoa Kỳ (US-CDC) đưa ra khuyến cáo người có những yếu tố sau đây cần được sàng lọc ung thư phổi định kỳ:
– Người có tiền sử hút thuốc lá, đặc biệt từ 20 năm trở lên.
– Người trên 50 tuổi và từng có thời gian hút thuốc (trên 10 năm).
– Người hút thuốc > 20 bao/năm. (Số bao/năm được quy đổi bằng số bao hút trung bình một ngày x số năm hút thuốc. Ví dụ: 1 ngày hút 1 bao, trong 20 năm được quy đổi là 20 bao/năm; một ngày hút 2 bao, trong 10 năm cũng được quy đổi là 20 bao/năm)).
– Người hiện vẫn đang hút thuốc hoặc mới bỏ trong vòng 15 năm.
– Người từ 50 đến 80 tuổi.
– Người từng mắc ung thư phổi và đã điều trị được từ 5 năm trở lên.
– Gia đình có người bị ung thư (ung thư phổi hoặc ung thư nào khác), khởi phát trước tuổi 60.
– Làm nghề nghiệp liên quan đến bụi phổi, khói (khói nấu ăn, khói thuốc, nhang, amiăng), phóng xạ.
– Người mắc ung thư khác hoặc mắc các bệnh phổi mãn tính (COPD, lao phổi, …).
– Bệnh nhân có nhu cầu tầm soát.
Đặc biệt, hiện nay những người có tiếp xúc thuốc lá nhưng thuộc diện hút thuốc lá thụ động (người thân, vợ chồng, con cái…) của người hút thuốc lá cũng là những đối tượng cần đi sàng lọc ung thư phổi.
 |
Ho lâu khỏi cần đi kiểm tra phổi - Ảnh minh hoạ |
Các lựa chọn điều trị cho những bệnh nhân ung thư phổi
Phẫu thuật: Phẫu thuật là phương pháp điều trị triệt căn, bao gồm việc cắt trọn thùy phổi mang khối u đạt diện cắt âm tính (không còn tế bào u), lấy đi 16-20 hạch thuộc ít nhất 3 nhóm hạch và rửa màng phổi cùng bên. Đôi khi cần thiết phải cắt hai thùy kế cận hoặc một bên phổi. Nguy cơ tử vong vào khoảng 3% sau phẫu thuật cắt thùy và 7% sau cắt một bên phổi.
Xạ trị: Xạ trị là phương pháp sử dụng chùm tia phóng xạ ion hóa để tiêu diệt tế bào ung thư từ đó có thể triệt tiêu khối u hoặc làm thu nhỏ khối u. Xạ trị cũng chỉ định trong một số trường hợp cần giảm nhẹ các triệu chứng do ung thư gây ra như chảy máu, chèn ép, đau.
Bức xạ không chỉ giết chết hoặc làm chậm sự phát triển của các tế bào ung thư, mà còn có thể ảnh hưởng đến các tế bào khỏe mạnh xung quanh đó, do đó cần sử dụng các lá chắn đặc biệt để bảo vệ các mô xung quanh khu vực điều trị. Phương pháp điều trị bức xạ thường ít gây đau đớn và thường kéo dài trong vài phút.
Hóa trị: Hóa trị là liệu pháp toàn thân điều trị ung thư. Trong hầu hết các trường hợp, hóa trị được truyền qua đường truyền tĩnh mạch. Hóa trị hoạt động bằng cách can thiệp vào khả năng phát triển hoặc sinh sản của tế bào ung thư.
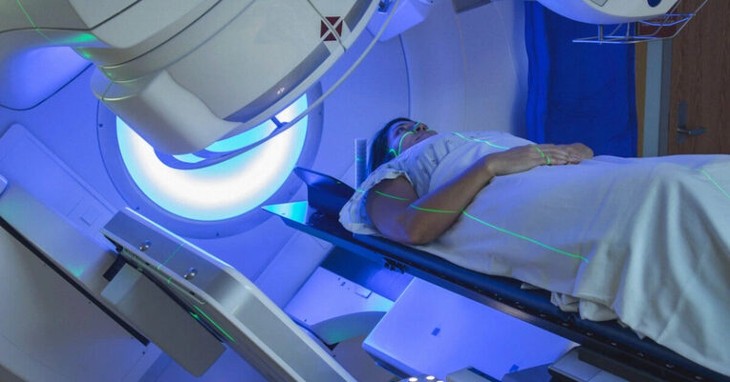 |
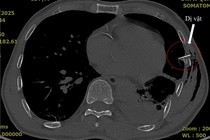
Xạ trị ung thư phổi - Ảnh BVCC |
Các nhóm thuốc khác nhau hoạt động theo những cách khác nhau để chống lại các tế bào ung thư. Bác sĩ chuyên khoa ung thư sẽ lập một kế hoạch điều trị cho từng người bệnh cụ thể.
Liệu pháp thuốc nhắm trúng đích: Liệu pháp này ra đời vào khoảng những năm 2000 đã tạo ra một bước ngoặt lớn trong điều trị ung thư. Các tế bào ung thư được hình thành từ kết quả đột biến các gen chịu trách nhiệm tăng trưởng tế bào (gọi là oncogenes).
Liệu pháp điều trị nhắm trúng đích là phương pháp tác động vào các phân tử đặc hiệu cần thiết cho quá trình sinh ung thư và phát triển khối u; tác động vào các thụ thể nằm trên màng tế bào hoặc trong tế bào.
Liệu pháp miễn dịch: Liệu pháp miễn dịch là phương pháp điều trị ung thư mới sử dụng thuốc, vắc xin và các liệu pháp khác để kích hoạt khả năng phòng vệ tự nhiên của hệ thống miễn dịch chống lại ung thư.
Một loại thuốc trị liệu miễn dịch có tên gọi “anti-PD1” được chứng minh là gây ra sự thoái triển khối u đáng kể ở 1/4 số bệnh nhân dùng thuốc này sau một đợt hóa trị. Nhiều loại thuốc trị liệu miễn dịch như pembrolizumab, atezolizumab và nivolumab… đã được phê duyệt để điều trị ung thư phổi.
Liệu pháp ức chế điểm kiểm soát miễn dịch này do 2 nhà khoa học Honjo Tasuku người Nhật và Jame P. Allison người Mỹ (giải thưởng Nobel Y học năm 2018) đã mở ra một kỷ nguyên mới điều trị ung thư với nhiều hy vọng và kết quả rất khả quan.
Chăm sóc giảm nhẹ: Cơ thể người bệnh sẽ gặp phải nhiều tác dụng phụ của thuốc khi tiếp nhận và phục hồi sau điều trị ung thư phổi. Vì bệnh nhân có thể bị đau và nhiều triệu chứng khác trong thời gian này, do đó cần có sự chăm sóc hỗ trợ của bác sĩ và người thân.
Bác sĩ tập trung vào việc giảm đau, căng thẳng và các triệu chứng khác để cải thiện chất lượng cuộc sống của người bệnh, song song với điều trị ung thư. Chăm sóc giảm nhẹ được thảo luận ngay cả trước khi người bệnh có tác dụng phụ. Nhiều loại thuốc được sử dụng để điều trị các triệu chứng và nhiều sự khó chịu khác.
Đốt sóng cao tần (RFA): Phương pháp hủy u tại chỗ bằng đốt sóng cao tần được sử dụng để điều trị ung thư phổi không phải tế bào nhỏ ở giai đoạn đầu ở những bệnh nhân không có khả năng chịu đựng được phẫu thuật. Những sóng này tạo ra nhiệt, giết chết các tế bào ung thư.
Biến chứng phổ biến nhất của RFA là tràn khí màng phổi và phản ứng viêm tại chỗ. Tình trạng này có thể cải thiện bằng điều trị nội khoa hoặc can thiệp thủ thuật.
Áp lạnh: Phương pháp áp lạnh được sử dụng nếu khối u lớn chèn ép, chặn đường thở của người bệnh (tắc nghẽn nội khí quản) và gây ra các triệu chứng như suy hô hấp. Liệu pháp áp lạnh được thực hiện theo cách tương tự như xạ trị bên trong, nhưng thay vì sử dụng nguồn phóng xạ, một thiết bị được đặt vào khối u, tạo ra nhiệt độ rất lạnh và giúp thu nhỏ khối u.
Phương pháp điều trị ung thư phổi được lựa chọn tùy thuộc vào loại bệnh, giai đoạn bệnh cũng như tình trạng sức khỏe, nguyện vọng của bệnh nhân. Người bệnh nên trao đổi cụ thể với bác sĩ chuyên khoa và tuân thủ phác đồ điều trị của bác sĩ để đạt hiệu quả điều trị tốt nhất.
ThS.BS Nguyễn Văn Thái
(Viện Y học phóng xạ và Ung bướu quân đội)