Quyết định then chốt của Giám đốc bệnh viện Phụ sản Trung ương đã kịp thời cứu sống song thai chung một bánh rau, hai buồng ối tăng trưởng chênh lệch.
Chênh lệch cân nặng giữa 2 thai nhi từ tuần thứ 24
Mang song thai tự nhiên, chung một bánh rau, hai buồng ối – chị Đ.T.M (31 tuổi, Hải Phòng) bước vào một thai kỳ vốn đã tiềm ẩn nhiều nguy cơ. Ở tuần thai thứ 24, trong quá trình theo dõi tại phòng khám tư nhân tại Hải Phòng, các bác sĩ đã bắt đầu nhận thấy sự chênh lệch về cân nặng giữa hai thai nhi.
Khi đó, sự khác biệt chưa quá lớn, chưa đủ để đưa ra chẩn đoán cụ thể, nhưng lại là một dấu hiệu cảnh báo không thể bỏ qua trong những trường hợp song thai chung bánh rau – nơi một biến động dù nhỏ nhất cũng có thể là khởi đầu cho mọi diễn biến phức tạp phía sau.
Đến tuần thai thứ 28, sự chênh lệch không còn là nghi ngờ. Một thai phát triển bình thường, trong khi thai còn lại nhỏ hơn rõ rệt so với tuổi thai, dưới bách phân vị thứ 1. Thai phụ được chẩn đoán thai chậm tăng trưởng chọn lọc và được chuyển đến Bệnh viện Phụ sản Trung ương để tiếp tục theo dõi chuyên sâu.
Tại Bệnh viện Phụ Sản Trung ương, các bác sĩ tiến hành siêu âm hội chẩn, khảo sát toàn diện hệ tuần hoàn của cả hai thai nhi thông qua các chỉ số Doppler từ động mạch rốn, động mạch não giữa, ống tĩnh mạch đến động mạch tử cung.
Kết quả cho thấy sự chênh lệch cân nặng khoảng 29%, các chỉ số Doppler vẫn còn trong giới hạn cho phép. Bệnh nhân được chẩn đoán thai chậm tăng trưởng chọn lọc type I – giai đoạn có thể tiếp tục theo dõi.
Tuy vậy, với những trường hợp song thai nguy cơ như thế này, theo dõi chưa bao giờ đồng nghĩa với an toàn. Mỗi lần siêu âm không chỉ là ghi nhận chỉ số, mà là một lần cân nhắc giữa việc tiếp tục giữ thai để chờ thêm cơ hội trưởng thành hay phải dừng lại đúng thời điểm để tránh những biến chứng không thể cứu vãn.
Thai phụ được chỉ định theo dõi định kỳ 2 tuần một lần, sau đó rút ngắn còn mỗi tuần một lần khi bước vào giai đoạn cần theo dõi sát hơn. Mỗi nhịp theo dõi được điều chỉnh liên tục, phản ánh đúng mức độ mong manh của thai kỳ và nguy cơ có thể thay đổi theo từng thời điểm.
Diễn biến khôn lường khi hai thai truyền máu cho nhau
Đến khi thai được 32 tuần 2 ngày, diễn biến bắt đầu thay đổi rõ rệt. Sự chênh lệch cân nặng giữa hai thai tăng lên 30%, đồng thời sóng Doppler động mạch rốn của thai nhỏ bắt đầu tăng trở kháng – một dấu hiệu cho thấy nguồn nuôi dưỡng đang dần suy giảm, cảnh báo nguy cơ chuyển sang giai đoạn nặng.
Trước tình hình căng thẳng, tần suất theo dõi được nâng lên 2 lần mỗi tuần nhằm kiểm soát sát sao diễn biến của thai kỳ. Cùng với đó, các bác sĩ Trung tâm Y học bào thai quyết định tiêm corticosteroid nhằm hỗ trợ trưởng thành phổi thai nhi, chủ động chuẩn bị cho khả năng phải chấm dứt thai kỳ sớm trong tình huống diễn biến xấu nhất.
Điều đáng lo ngại nhất cũng tới, tốc độ tiến triển của bệnh lý trở nên báo động hơn bao giờ hết. Chỉ sau 5 ngày, sự chênh lệch cân nặng tăng lên 32%, thai nhỏ rơi vào tình trạng gần như không còn nước ối, không quan sát thấy bàng quang thai nhi – dấu hiệu cho thấy tình trạng suy giảm tưới máu đã trở nên nghiêm trọng.
Ngược lại, thai lớn lại xuất hiện đa ối với góc ối sâu nhất lên tới 112 mm, các chỉ số Doppler tiếp tục suy giảm.
Không còn là tình trạng chậm tăng trưởng đơn thuần, bệnh nhân được chẩn đoán: Song thai 33 tuần – chậm tăng trưởng có chọn lọc type I (sFGR) – Hội chứng truyền máu song thai giai đoạn II (TTTS).
Đây là một biến chứng nguy hiểm của song thai chung bánh rau, khi sự mất cân bằng tuần hoàn giữa hai thai có thể đẩy cả hai vào tình trạng nguy kịch chỉ trong thời gian rất ngắn.

Quyết định then chốt và cuộc đua thầm lặng giành lại sự sống
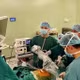
Trước diễn biến nặng lên nhanh chóng, ê-kíp các bác sĩ đã hội chẩn cùng TTND.GS.TS Nguyễn Duy Ánh – Giám đốc Bệnh viện và quyết định mổ lấy thai cấp cứu. Không còn thời gian để tiếp tục theo dõi, cũng không còn khoảng trống cho sự chần chừ, bởi đây là thời điểm an toàn cuối cùng còn lại để giữ lại cơ hội sống cho cả hai em bé.
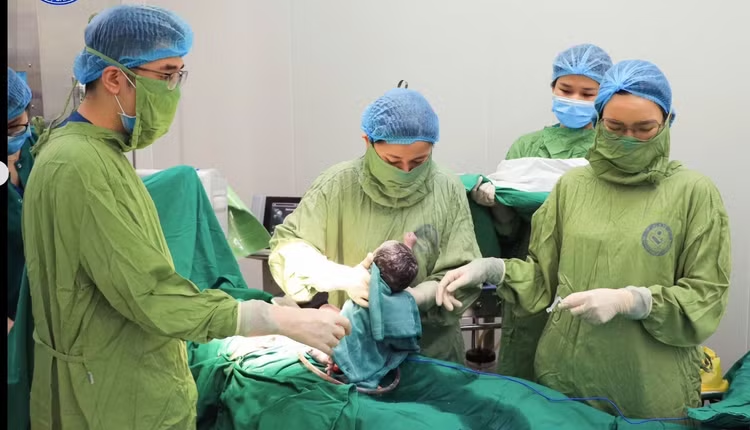
Trong không khí tập trung cao độ, hai bé gái chào đời với cân nặng 1200g và 1900g, tiếng khóc cất lên ngay sau sinh – một tín hiệu nhỏ nhưng đủ để cả ê-kíp thở phào sau hành trình theo dõi kéo dài và đầy áp lực. Cả hai trẻ được chuyển ngay tới Trung tâm Sơ sinh để tiếp tục theo dõi và chăm sóc chuyên sâu.
Những ngày sau sinh, bé lớn tiến triển tốt và được xuất viện sau 5 ngày, trong khi bé nhỏ vẫn tiếp tục được theo dõi tại Trung tâm Sơ sinh. Ngày đón bé đầu tiên ra viện, chị M. gần như không kìm được cảm xúc, vừa bế con vừa rơi nước mắt.

Sau tất cả những lo lắng triền miên cả thai kỳ, khoảnh khắc ấy đến một cách rất nhẹ nhưng lại khiến mọi thứ như vỡ ra.
Trong những lời nói còn nghẹn ngào ngắt quãng, nấc lên vì xúc động, chị liên tục gửi lời cảm ơn tới các bác sĩ đã theo dõi sát sao từng ngày trong suốt thai kỳ, cũng như ê-kíp Trung tâm Sơ sinh đã chăm sóc hai con trong những ngày đầu đời còn quá mong manh.

Tại Bệnh viện Phụ sản Trung ương, mỗi thai kỳ nguy cơ cao không chỉ được theo dõi bằng kinh nghiệm và chuyên môn, mà còn bằng sự kiên trì, trách nhiệm trong từng quyết định.
Có những hành trình không diễn ra trong vài phút căng thẳng, mà kéo dài qua biết bao lần thăm khám, những ngày theo dõi liên tục – nơi từng thay đổi nhỏ đều được ghi nhận và cân nhắc cẩn trọng.
Chính trong những hành trình như thế, cơ hội sống được giữ lại, không phải bằng may mắn, mà bằng sự tận tâm và bản lĩnh của người thầy thuốc.
>>> Mời quý độc giả theo dõi video: Áp lực kép: chi phí đầu vào tăng vọt, lãi suất cao bào mòn doanh nghiệp sản xuất