|
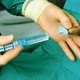
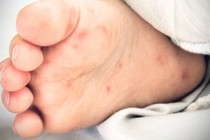
| Một trong những nệnh nhân nặng nhất Covid-19 hiện đang được điều trị tại Khoa Nhiễm D, Bệnh viện Bệnh Nhiệt đới TPHCM (Ảnh: Khánh Phương). |
Các trường hợp phải ghép phổi
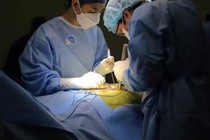
Phẫu thuật ghép phổi là một phương pháp điều trị ngoại khoa, bệnh nhân sẽ được thay thế một phần hay toàn bộ phổi của người hiến (phổi được hiến tặng có thể lấy từ người cho còn sống hoặc đã chết). Việc phẫu thuật có thể tiến hành ở một bên phổi hoặc cả hai bên.
Chỉ định ghép phổi được thực hiện khi bệnh tiến triển nặng trong các trường hợp: Bệnh phổi tắc nghẽn mạn tính do khí phế thũng và viêm phế quản mạn tính, xơ phổi vô căn hoặc không rõ nguyên nhân, xơ nang phổi, bệnh tim hay những khiếm khuyết bất thường của tim có thể ảnh hưởng đến phổi cần phải được ghép tim và phổi...
 |
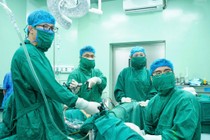
| Ghép phổi có thể được xem là phương pháp điều trị cuối cùng cho những bệnh nhân mắc bệnh phổi tiến triển nặng (Ảnh minh họa). |
Ngoài ra, còn có các bệnh có thể gây tổn thương nặng cho phổi như bệnh mô bào, bệnh sarcoid, bệnh bạch mạch-cơ trơn... và một số bệnh có thể ảnh hưởng đến bệnh lý về phổi cũng có thể được chỉ định ghép phổi.
Tuy vậy, trên thực tế không phải tất cả những người mắc các bệnh đã nêu trên đều có chỉ định ghép phổi và rất hiếm những trường hợp bệnh nhân ung thư phổi được chỉ định ghép phổi trong điều trị.
Không nên thực hiện phương pháp ghép phổi khi người bệnh có kèm theo các bệnh lý về tim mạch hoặc gan thận nặng, nhiễm trùng chưa được giải quyết dứt điểm, nghiện rượu, nghiện ma túy và ung thư...; những trường hợp mà bệnh nhân không bỏ được thuốc lá cũng không được ưu tiên chỉ định ghép phổi.
Thời gian phục hồi của bệnh nhân tùy thuộc vào cơ địa và tình trạng bệnh lý kèm theo của mỗi người. Một số người bệnh có thể xuất viện sau phẫu thuật một tuần. Sau phẫu thuật, bệnh nhân sẽ được nhân viên y tế hướng dẫn tập luyện vật lý trị liệu và phục hồi chức năng. Ngoài ra, bệnh nhân còn được tư vấn về các loại thuốc phải sử dụng sau khi ghép phổi và lịch tái khám định kỳ.
Các biến chứng có thể xảy ra sau ghép phổi
Sau khi được ghép phổi, một số biến chứng có thể xảy ra cần được lưu ý như tắc đường thở, phù phổi nặng, tràn dịch màng phổi, nhiễm trùng, chảy máu, có cục máu đông, tắc các mạch máu đi đến phổi mới phát sinh ở một hoặc cả hai bên... Đặc biệt, tình trạng thải ghép phổi mới là nguy cơ lớn nhất sau phẫu thuật ghép phổi.
Trong một số trường hợp, phương pháp điều trị bằng kỹ thuật ghép phổi không thể thực hiện được cho các bệnh nhân vì các lý do gồm: Nhiễm trùng đang có hay tái phát mà không thể điều trị được, ung thư đã di căn, các vấn đề nghiêm trọng về bệnh lý của tim, các vấn đề về sức khỏe có liên quan không thể thực hiện phẫu thuật, các tình trạng sức khỏe nghiêm trọng ngoài bệnh phổi nhưng không thể tốt lên sau ghép phổi, bệnh nhân không muốn hay không thể đáp ứng được mọi đòi hỏi của phương pháp điều trị để có thể ghép phổi.
Có khoảng 80% các trường hợp ghép phổi thành công quay trở lại được các hoạt động thể lực bình thường và trong số các trường hợp sống sau ghép phổi từ 5 năm trở lên có đến 40% có thể làm việc bán thời gian.
Tuy vậy, một số biến chứng vẫn có thể xảy ra. Tiến trình thải ghép có thể diễn ra từ từ mà không thể dừng lại hoàn toàn. Việc sử dụng lâu dài các thuốc ức chế miễn dịch để chống lại quá trình thải ghép cũng có thể dẫn tới các tổn thương cho gan và thận hoặc dễ bị nhiễm trùng. Chính vì các lý do này mà trên thực tế thời gian sống thêm sau ghép phổi không được lâu hơn so với ghép thận hoặc ghép gan. Theo thống kê ghi nhận, tỷ lệ sống thêm 1 năm sau ghép phổi là 80%, tỷ lệ sống thêm sau 3 năm là từ 55 70%. Độ tuổi khi được ghép phổi là yếu tố quan trọng nhất ảnh hưởng đến thời gian sống thêm.
Các nhà khoa học cho rằng đến nay phương pháp ghép phổi vẫn được xem là một kỹ thuật ghép tạng khó nhất.