Ba loại tăng huyết áp
Các loại tăng huyết áp trong thai kỳ bao gồm: Tăng huyết áp mạn tính, Tăng huyết áp thai kỳ hoặc tiền sản giật.
Tăng huyết áp mạn tính: Bệnh nhân có tiền sử tăng huyết áp (THA) trước khi mang thai hoặc những người được phát hiện có HA ≥ 140/90 mm Hg trước 20 tuần tuổi thai được coi là THA mạn tính. Phụ nữ bị THA mạn tính làm tăng nguy cơ bị tiền sản giật, có thể xảy ra ở 35% trường hợp mang thai của những phụ nữ này.
Tăng huyết áp thai kỳ: Một số bệnh nhân THA không rõ tiền sử tăng huyết áp trước khi mang thai có thể xuất hiện huyết áp ở mức bình thường trong 3 tháng thứ nhất và thứ hai do giảm huyết áp sinh lý bình thường trong thời gian này, do đó che giấu chẩn đoán THA từ trước. Điều này có thể dẫn đến giả định sai lầm rằng việc phát hiện tăng HA sau này trong thai kỳ có liên quan đến tăng huyết áp thai kỳ. Chẩn đoán chính xác cuối cùng được xác nhận trong giai đoạn sau sinh vì HA sẽ trở về bình thường ở những người bị tăng huyết áp thai kỳ thực sự.
Tăng huyết áp thai kỳ xảy ra trong nửa sau của thai kỳ ở những bệnh nhân không có tiền sử THA trước đó và có tỷ lệ mắc từ 6% đến 7%.
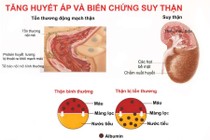
Đối với mẹ: THA khi mang thai nếu không được kiểm soát thì có thể dẫn đến các tai biến cho sản phụ như nhau bong non, tai biến mạch máu não, suy tạng.
Với thai nhi: Nếu cơ thể mẹ bị THA thai kỳ, tình trạng máu nuôi kém, thai nhi có thể bị nhẹ cân hay suy dinh dưỡng, nguy hiểm nhất là tình trạng sinh non, chết lưu hay buộc lòng phải cho con ra đời sớm để giảm bệnh lý cho mẹ vì các bệnh lý huyết áp của thai kỳ đa số đều giảm rõ rệt sau khi thai được sinh ra.
Tiền sản giật:Tiền sản giật được định nghĩa là HA ≥ 140/90 mm Hg ở một phụ nữ huyết áp bình thường trước đây, được đo trong 2 lần khác nhau cách nhau ít nhất 4 giờ, sau 20 tuần tuổi thai, với sự hiện diện của protein niệu với bài tiết protein ≥ 300 mg / ngày hoặc UPCR ≥ 0,3 g/ g. Chẩn đoán tiền sản giật cũng có thể được thực hiện trong trường hợp không có protein niệu khi có các đặc điểm lâm sàng của tiền sản giật nặng
Tiêu chuẩn chẩn đoán tiền sản giật:
1. HA tâm thu ≥ 140 mm Hg hoặc huyết áp tâm trương ≥ 90 mm Hg (Đo tại 2 thời điểm, cách nhau ít nhất 4 tiếng, kể từ tuần thứ 20 của thai kỳ mà trước đó huyết áp bình thường) và protein niệu ≥ 300 mg / ngày hoặc UPCR ≥ 0,3 g / g.
2. Nếu không có protein niệu, xuất hiện bất kỳ dấu hiệu nào sau đây được gọi là tiền sản giật nặng: Tiểu cầu <100 × 103 / L; Creatinin huyết thanh> 1,1 mg / dL hoặc tăng gấp đôi nồng độ Scr trong trường hợp không có bệnh thận khác; Transaminase gan tăng gấp đôi giới hạn trên của bình thường; Phù phổi; Các triệu chứng về não hoặc thị giác (khởi phát mới và nhức đầu dai dẳng, nhìn mờ, nhạy cảm với đèn nhấp nháy).
Những đột phá lớn trong nghiên cứu về tiền sản giật
Trong khoảng 2 thập kỷ qua, sự không đồng nhất về cơ chế bệnh sinh tiền sản giật và hình thái lâm sàng đa dạng đã ngày càng được ghi nhận. Những đột phá lớn trong sinh lý bệnh của tiền sản giật đã được quy cho là:
-Quá trình hình thành mạch bị suy yếu trong tiền sản giật là sự mất cân bằng giữa các yếu tố proangiogenic (yếu tố tăng trưởng nội mô mạch máu và yếu tố tăng trưởng nhau thai [PIGF]) và các yếu tố antiangiogenic (tyrosine kinase 1 giống fms hòa tan [sFlt-1] và endoglin hòa tan).
- Tuy nhiên, các bất thường về mạch máu dường như là thông tin cho các dạng tiền sản giật nặng và sớm (<34 tuần), nhưng không phải là bệnh muộn (≥34 tuần tuổi thai).
- Do đó, các xét nghiệm sàng lọc để dự đoán tiền sản giật, bao gồm tỷ lệ sFlt-1: PIGF, hiện không được khuyến nghị cho thực hành lâm sàng. Phương pháp sàng lọc duy nhất có sẵn có lợi ích đáng kể là đo huyết áp liên tục trong thai kỳ. Tương tự, một số phương pháp nhằm ngăn ngừa tiền sản giật đã được nghiên cứu. Cách tiếp cận duy nhất với lợi ích đã được chứng minh là dùng aspirin liều thấp khi được kê đơn trong ba tháng đầu ở những bệnh nhân có nguy cơ tiền sản giật trung bình hoặc cao, bệnh nhân có tiền sử tiền sản giật và sinh non ở dưới 34 tuần và những người có tiền sử tiền sản giật trong 2 lần mang thai trở lên.
- Đình chỉ thai nghén vẫn là phương pháp điều trị chính trong điều trị tiền sản giật, đặc biệt đối với các dạng nặng và các biến chứng đe dọa đến tính mạng.
- Quản lý theo dõi có thể được xem xét cho các dạng tiền sản giật nhẹ hơn, với mục tiêu kéo dài thai kỳ đến đủ tháng (thai 37 tuần) để giảm nguy cơ biến chứng thai nhi liên quan đến sinh non, tuy nhiên là rất khó khăn, đôi khi phải đình chỉ sớm hơn nếu tình trạng thai nhi kém nguy cơ chết lưu cao.
PGS.TS Đỗ Gia Tuyển (BV Bạch Mai)